En cas d'infection fongique des plaques à ongles ou d'onychomycose, vous devez contacter un dermatologue ou un mycologue. Le premier médecin est spécialisé dans tous les problèmes de peau. Dans sa compétence sont les lésions allergiques, bactériennes, virales et fongiques de l'épiderme. Un mycologue est un spécialiste étroitement qualifié. Il comprend tous les types de champignons, traite les lésions mycosiques de toute localisation, mène des travaux de recherche et collecte des informations statistiques.
Quand vous avez besoin d'aide médicale
Une personne est infectée par un champignon lorsque ses spores pénètrent sur la peau ou les ongles. Vous pouvez "attraper" des micro-organismes pathogènes dans les lieux publics (sauna, piscine, salon de beauté), chez les membres de votre propre famille, dans un magasin de chaussures. Les champignons aiment beaucoup les environnements humides et chauds. Ils sont capables de se reproduire dans des chaussures. Le plus souvent, cela se produit si une personne souffre de transpiration des pieds, ignore ce fait ou néglige les règles d'hygiène personnelle.
Au contact de champignons, une personne ne s'infecte pas toujours. Ceci est précédé d'une diminution de l'immunité. Normalement, le corps fait face avec succès à l'attaque quotidienne de milliards de microbes. Si les défenses sont épuisées, vous pouvez vous attendre à des problèmes.
L'onychomycose est une maladie infectieuse grave. Avec lui, une personne est en contact avec des champignons pathogènes pendant une longue période. Des mycotoxines aux propriétés toxiques pénètrent dans son corps. Il affecte également négativement le système immunitaire. Débarrassez-vous des mycoses des ongles dès que possible. Plus une personne coexiste longtemps avec une infection, plus elle est difficile et longue à traiter. L'onychomycose lancée est difficile à guérir, devient chronique, récidive, nécessite l'utilisation à vie d'agents prophylactiques.
Il est nécessaire de contacter des médecins dès l'apparition des premiers signes de mycose des ongles, à savoir :
- s'ils sont couverts de petites taches, points, rayures, inclusions pâles;
- si la couleur de la plaque à ongles a changé - elle est devenue jaune, brune, grisâtre ou verdâtre;
- si la plaque se développe, une mauvaise coupe des ongles crée une porte «d'entrée» pour l'infection;
- si les ongles exfolient - un signe de la progression de l'onychomycose;
- si une personne souffre de teigne - le champignon se propage facilement aux ongles depuis la peau;
- si parmi les membres de la famille il y a des personnes atteintes d'onychomycose;
- si les ongles ont perdu leur éclat, deviennent ternes, hétérogènes.
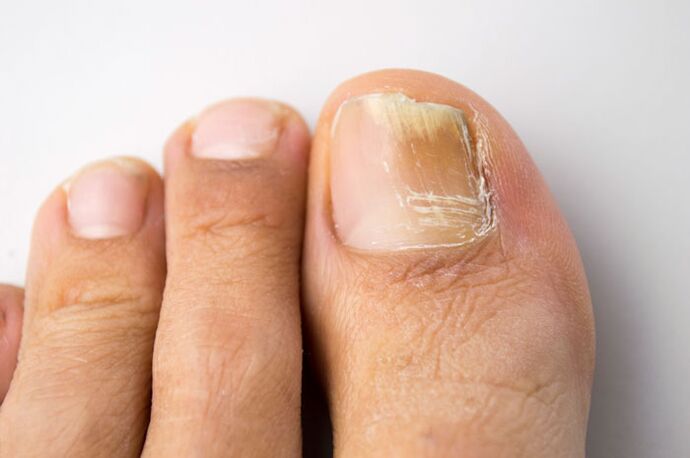
Les raisons directes de consulter un médecin sont les démangeaisons, la transpiration, la peau sèche des pieds. Une transpiration excessive et une odeur désagréable des pieds peuvent parler d'un champignon en développement.
Qui aller en premier
Après avoir décidé de consulter un médecin, vous devez d'abord prendre rendez-vous avec un dermatologue. Il y a des spécialistes de la peau dans tous les hôpitaux payants et gratuits. Vous pouvez librement obtenir un rendez-vous avec un dermatologue dans le centre de soins de la peau du lieu de résidence.
Le dermatologue procédera à un examen visuel - identifiera les signes de développement fongique, examinera la peau à la recherche d'autres symptômes de lésions mycosiques du corps. En règle générale, le médecin prescrit des tests (grattage des ongles ou de la peau) qui confirment ou infirment une maladie fongique.
Si les soupçons du spécialiste sont confirmés, des tests supplémentaires peuvent être prescrits - une étude générale et biochimique des tests sanguins, urinaires et hépatiques. Des informations supplémentaires sont nécessaires pour identifier la cause de l'infection, pour détecter toutes les comorbidités possibles. Les maladies du sang et du foie imposent des restrictions sur l'utilisation de certains médicaments.
Une référence pour une consultation avec un mycologue est émise dans les cas avancés - si tous les ongles sont endommagés par l'onychomycose, le processus d'onycholyse (destruction des plaques) a commencé, certains ongles sont déjà manquants, le patient a déjà été sans succès auto- médicamenter. Un spécialiste à profil étroit prescrira des tests supplémentaires pour identifier le type d'agent pathogène. Des médicaments spécifiques seront plus efficaces pour un type particulier de champignon.
Principes généraux pour l'élimination de l'onychomycose
Pour le traitement de la mycose des ongles, les spécialistes prescrivent plusieurs médicaments à la fois. Parmi eux:
- agents antifongiques systémiques;
- les formes galéniques à action locale ;
- préparations vitaminées;
- immunostimulants.
Le médecin évalue individuellement le mode de vie et la culture d'hygiène du patient. Si nécessaire, il donne les recommandations appropriées nécessaires pour réduire la durée du traitement.
Le traitement médical doit être effectué très scrupuleusement. Le patient doit prendre les médicaments par voie orale à temps, respecter exactement les conditions de traitement recommandées par le médecin. Les remèdes locaux sont utilisés jusqu'à ce que le problème soit complètement éliminé. En règle générale, l'utilisation est poursuivie pendant 1 à 2 mois après la disparition des symptômes de l'onychomycose. Les éléments suivants sont prescrits comme préparations topiques:
- vernis;
- gels;
- onguents;
- solutions.

Comme méthodes auxiliaires, les bains eau-sel sont recommandés, le retrait des plaques à l'aide de pommades adoucissantes spéciales, une assistance chirurgicale est parfois nécessaire.
Les immunostimulants et les vitamines sont sélectionnés en fonction des résultats des analyses biochimiques. Dans certains cas, la mycose des ongles est le premier signe de maladies graves des organes internes ou du système hématopoïétique.
Ne jetez pas le numéro de téléphone du médecin immédiatement après la première consultation. Le succès du traitement de l'onychomycose dépend du contrôle du processus de guérison. Les consultations médicales et les tests seront répétés plusieurs fois au cours du parcours thérapeutique (jusqu'à 1 an). Ils devront être repris immédiatement après la repousse de la plaque unguéale changée, un mois après la guérison complète. Afin de ne pas compliquer le processus de traitement, le patient doit refuser le vernis décoratif, les extensions d'ongles.

























